Կրծքագեղձի հետազոտություն անցնելիս թերևս շատերդ լսած կլինեք բժշկից, որ կա բիոպսիայի անհրաժեշտություն: Ուստի փորձենք ոչ մասնագետ ընթերցողի համար հնարավորինս մատչելի պարզաբանում տալ այն մասին, թե ինչ է ընդհանրապես բիոպսիան, ինչ նպատակով է անցկացվում, ինչպես պետք է նախապատրաստվել դրան, ինչպես է կատարվում բիոպսիան` կախված նրա տեսակից, և ընդհանրապես, ինչ պետք է իմանալ բիոպսիա անելուց առաջ և հետո:
Կրծքագեղձի բիոպսիա
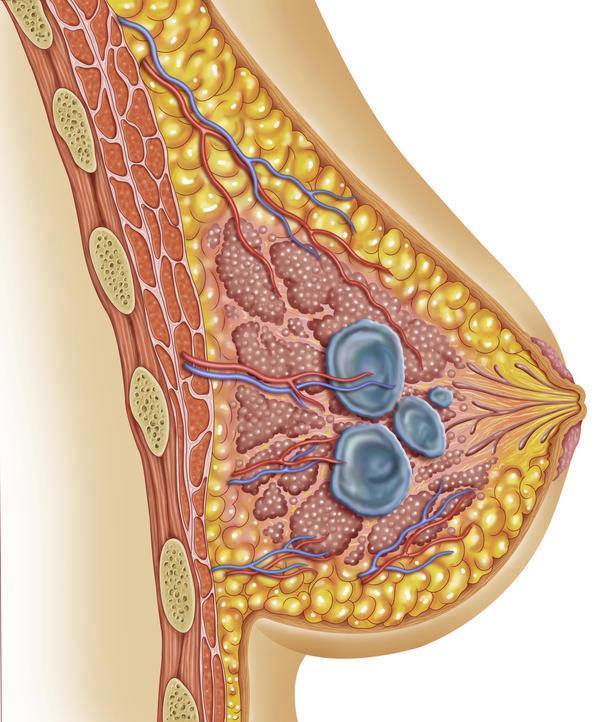
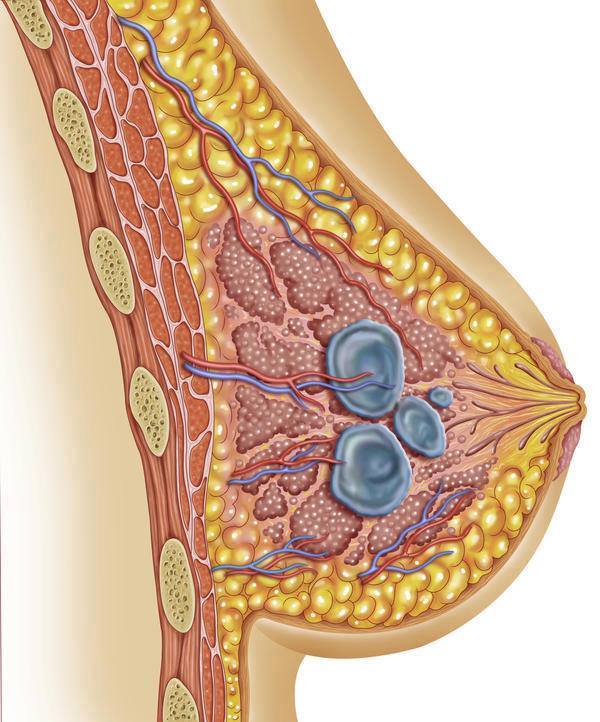
Կրծքագեղձի բիոպսիայի միջոցով կրծքագեղձի հյուսվածքից նմուշ է վերցվում, որն ուսումնասիրվում է մանրադիտակով կրծքագեղձի hնարավոր քաղցկեղի հայտնաբերման նպատակով: Սովորաբար, կրծքագեղձի բիոպսիան իրականացվում է կրծքագեղձի զննման (կան ինքնազննման) ժամանակ հայտնաբերված գոյացությունը և/կամ մամոգրաֆիկ, ուլտրաձայնային հետազոտության կամ մագնիսառեզոնանսային տոմոգրաֆիայի (ՄՌՏ) միջոցով հայտնաբերված կասկածելի հատվածը ստուգելու նպատակով:
Կրծքագեղձի բիոպսիա իրականացնելու մի քանի ձևեր կան: Կրծքագեղձի հյուսվածքի նմուշն ուսումնասիրվում է մանրադիտակի միջոցով:
Բարակ ասեղային ասպիրացիոն բիոպսիա (պունկցիոն բիոպսիա)՝ գոյացության մեջ բարակ ասեղ է տեղադրվում և բջիջների կամ հեղուկի նմուշ է վերցվում:
Հաստ ասեղային բիոպսիա՝ հատուկ ծայրով ասեղ է տեղադրվում և կրծքագեղձի հյուսվածքից բրնձահատիկի չափով նմուշ է վերցվում:
Վակուումով հաստ ասեղային բիոպսիա՝ իրականացվում է զոնդի միջոցով՝ վակուումի կիրառմամբ, կրծքագեղձի հյուսվածքից մի փոքր նմուշ վերցնելու նպատակով: Այս բիոպսիայի ժամանակ արված մաշկի փոքրիկ կտրվածքը կարելու կարիք չունի և շատ փոքր սպի է թողնում:
Բաց (վիրահատական) բիոպսիա՝ մաշկի վրա և կրծքագեղձի հյուսվածքում կատարվում է փոքրիկ կտրվածք՝ գոյացության մի մասը կամ գոյացությունն ամբողջությամբ հեռացնելու նպատակով: Սա կարող է իրականացվել գոյացության ստուգման նպատակով որպես առաջին քայլ, կամ այն դեպքում, երբ ասեղային բիոպսիան բավարար տեղեկություն չի ապահովել:
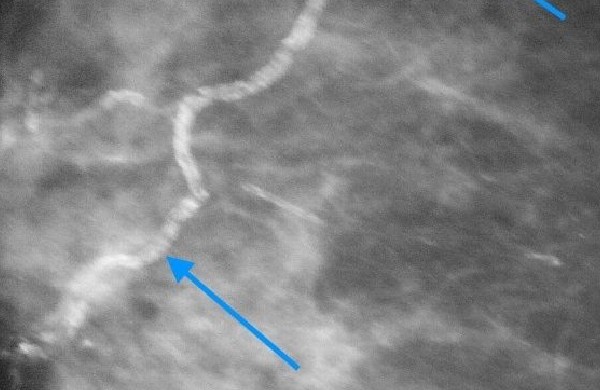
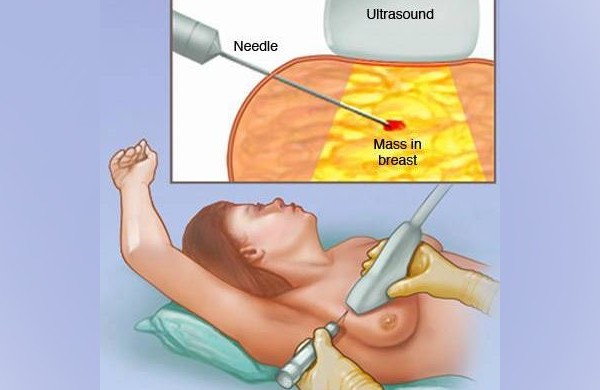
Անհրաժեշտության դեպքում բիոպսիան կատարվում է ուլտրաձայնային կամ ՄՌՏ սարքի հսկողությամբ, որպեսզի բիոպսիայի ասեղը ճիշտ ուղղորդվի: Երբեմն մամոգրաֆիկ հետազոտության ժամանակ համակարգչի օգնությամբ որոշվում է բիոպսիայի ստույգ տեղը (ստերեոտակտիկ ասեղային բիոպսիա): Ստույգ կետը նշելու համար կարելի է օգտագործել նաև բարակ մետաղալար, հատուկ մետաղյա ամրակ կամ մարկեր:
Ինչո՞ւ է կատարվում բիոպսիա:
Կրծքագեղձի բիոպսիան ստուգում է` ըստ մամոգրաֆիկ նկարի՝ կրծքագեղձում հայտնաբերված գոյացությունը կամ կասկածելի հատվածը քաղցկեղայի՞ն (չարորակ) է, թե՝ ոչ քաղցկեղայի՞ն (բարորակ): Բիոպսիայի նմուշի հետազոտությունը միակ ճշգրիտ միջոցն է՝ հայտնաբերելու քաղցկեղային բջիջների առկայությունը:
Ինչպե՞ս նախապատրաստվել բիոպսիայի անցկացմանը:
Նախքան բիոպսիայի գործողությունը բժշկին պետք է տեղեկացնել դաշտանային ցիկլի օրվա մասին, ինչպես նաև եթե.
- որևէ դեղամիջոց կամ հավելում եք ընդունում (օրինակ՝ վիտամիններ կամ դեղաբույսեր);
- ալերգիա ունեք որևէ դեղամիջոցի, այդ թվում նաև անզգայացնող դեղամիջոցների նկատմամբ;
- ալերգիա ունեք լատեքսի նկատմամբ (բժշկական ձեռնոցները հիմնականում պատրաստվում են լատեքսից);
- արյունահոսության խնդիրներ ունեք կամ հակամակարդիչներ եք ընդունում, ինչպիսիք են վարֆարինը (Կումադին) կամ կլոպիդոգրելը (Պլավիքս);
- հղի եք կամ կարող եք հղի լինել:
Եթե հիվանդը հակամակարդիչ է ընդունում, ապա բիոպսիայից մեկ շաբաթ առաջ, հավանաբար, ստիպված կլինի դադարեցնել դրա ընդունումը։
Եթե կրծքագեղձի բիոպսիան իրականացվում է տեղային անզգայացմամբ, ապա հատուկ նախապատրաստության կարիք չի լինում։ Ընդհանուր անզգայացմամբ իրականացվելու դեպքում պետք է հետևել ուտելու և խմելու սահմանափակումների վերաբերյալ տրված ստույգ հրահանգներին, այլապես վիրահատությունը կարող է հետաձգվել։ Եթե բժշկի կողմից հանձնարարվել է որևէ դեղորայք ընդունել հենց վիրահատության օրը, ապա այդպես էլ պետք է անել՝ ընդամենը մի կում ջրով։ Նախքան կրծքագեղձի բիոպսիան հնարավոր է այլ հետազոտությունների անհրաժեշտություն, օրինակ՝ արյան որոշ անալիզների հանձնում։
Ինչպե՞ս է կատարվում բիոպսիան՝ կախված ընտրված եղանակից:
Բարակ ասեղային ասպիրացիոն բիոպսիա (պունկցիոն բիոպսիա): Հարկավոր է հանել գոտկատեղից վերև ընկած հատվածի հագուստը։ Բիոպսիան իրականացվում է զննման սեղանին՝ հիվանդի նստած կամ պառկած դիրքում։ Ձեռքերը պետք է պահել աջ և ձախ կողմերում կամ գլխից վերև բարձրացնել (կախված նրանից, թե որ դիրքում հեշտ կլինի գտնել գոյացությունը)։ Բիոպսիայի ասեղի ներմուծման կետում թմրեցնող դեղորայքի միջոցով թմրեցվում է մաշկը: Այնուհետև տեղադրվում է ասեղը, որը, հատելով մաշկը, ներթափանցում է կրծքագեղձի հյուսվածքի մեջ։ Բիոպսիայի ընթացքում ուլտրաձայնային սարք կարող է կիրառվել՝ ուղղորդելու ասեղի տեղադրումը։ Եթե գոյացությունը կիստա է, ապա ասեղի միջոցով հեղուկ է դուրս բերվում, իսկ պինդ գոյացության դեպքում` հյուսվածքի նմուշ։ Բիոպսիայի նմուշն ուղարկվում է լաբորատորիա՝ մանրադիտակով ուսումնասիրելու նպատակով։ Մինչև բիոպսիայի ավարտը հիվանդը պետք է անշարժ պառկի։ Այնուհետև ասեղը հեռացվում է։ Ասեղի ներմուծման կետում ճնշում է գործադրվում՝ դադարեցնելու արյունահոսությունը։ Տեղադրվում է վիրակապ, սառցապարկ: Բարակ ասեղային ասպիրացիոն բիոպսիան տևում է մի քանի րոպե։
Հաստ ասեղային բիոպսիա (տրեպան բիոպսիա)։ Բիոպսիայի ասեղի ներմուծման կետում թմրեցվում է մաշկը՝ ներարկելով թմրեցնող դեղորայք։ Մաշկի թմրեցումից անմիջապես հետո կատարվում է փոքրիկ կտրվածք: Հատուկ ծայրով ասեղը տեղադրվում է կրծքագեղձի հյուսվածքում: Բժիշկը 3-12 նմուշ է վերցնում՝ առավել ճշգրիտ արդյունքներ ստանալու նպատակով: Այնուհետև ասեղը հեռացվում է։ Ասեղի ներմուծման կետում ճնշում է գործադրվում՝ արյունահոսությունը դադարեցնելու նպատակով։ Տեղադրվում է վիրակապ, սառցապարկ։ Սա կարող է մի քանի անգամ կրկնվել՝ ապահովելու հյուսվածքի բավականաչափ նմուշների ստացումը: Հաստ ասեղային բիոպսիան տևում է մոտ 10-15 րոպե։
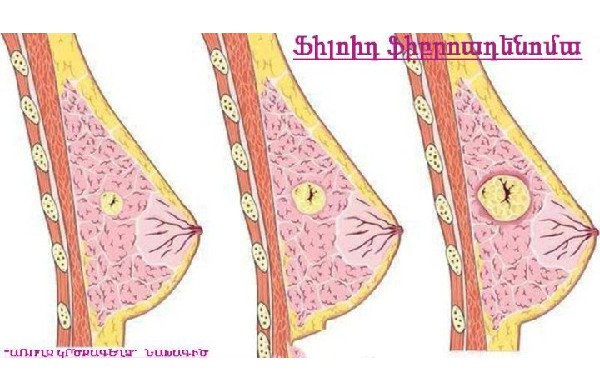
Ստերեոտակտիկ բիոպսիա։ Ստերեոտակտիկ բիոպսիան իրականացվում է ճառագայթաբանի կողմից ճառագայթաբանական բաժանմունքում այնպիսի մի հատուկ սեղանի վրա, որն ունի անցք կուրծքը կախելու համար (հիվանդը պառկում է փորի վրա): Մամոգրաֆիկ կամ ՄՌՏ սարք է կիրառվում՝ հստակ որոշելու կատարվելիք բիոպսիայի ստույգ կետը: Բիոպսիայի ասեղի ներմուծման կետում թմրեցնող դեղորայքի միջոցով թմրեցվում է մաշկը: Այնուհետև փոքրիկ կտրվածք է կատարվում: Հատուկ ռենտգենյան ճառագայթների կիրառմամբ՝ ուղղորդելով ասեղը, այն տեղադրվում է կասկածելի հատվածում: Սովորաբար, միևնույն կտրվածքից մեկից ավելի նմուշներ են վերցվում: Հիվանդը պետք է անշարժ պառկի մինչև բիոպսիայի ավարտը։ Ասեղի ներմուծման համար կատարված փոքր կտրվածքը, սովորաբար, կարերի տեղադրում չի պահանջում: Սովորաբար, փոքրիկ մետաղական մարկեր (ամրակ) է տեղադրվում այն հատվածում, որտեղից վերցվել է բիոպսիայի նմուշը: Դա արվում է այն նպատակով, որպեսզի նշվի այն ստույգ կետը, որտեղից վերցվել է հյուսվածքի նմուշը: Մետաղական մարկերը մնում է կրծքագեղձում, եթե հիվանդի մոտ չի հայտնաբերվում քաղցկեղ: Հիվանդը չի կարողանա զգալ այն, մինչդեռ ապահով կերպով կարող է ՄՌՏ անցնել: Հետագայում մամոգրաֆիկ զննում անցկացնելիս ճառագայթաբանը կկարողանա տեսնել այդ մետաղական մարկերը: Կրծքագեղձի բիոպսիայի այս տեսակը տևում է մոտ 60 րոպե, սակայն նշված ժամանակահատվածի զգալի մասը հարկավոր է մամոգրաֆիկ կամ ՄՌՏ զննման և բիոպսիայի հատվածը տեղորոշելու համար:
Վակուումի կիրառմամբ բիոպսիա։ Բիոպսիայի այս տեսակը իրականացվում է ստերեոտակտիկ բիոպսիայի պես, սակայն այս դեպքում սարքը վակուումի միջոցով է հեռացնում կրծքագեղձում կասկածելի կետը: Վակուումով հաստ ասեղային բիոպսիան մեկ ժամից կարճ է տևում:
Բաց բիոպսիա։ Բաց բիոպսիան իրականացվում է վիրաբույժի կողմից: Բիոպսիան կարող է կատարվել վիրաբուժական կլինիկայում կամ հիվանդանոցում: Բաց բիոպսիայի ժամանակ հիմնականում կատարվում է ընդհանուր անզգայացում: Մաշկի վրա, այնուհետև կրծքագեղձի հյուսվածքում փոքրիկ կտրվածք է արվում` հասնելով գոյացությանը: Եթե մամոգրաֆիկ սարքի կիրառմամբ փոքր մետաղալար է տեղադրվել՝ տեղորոշելու կատարվող բիոպսիայի ստույգ կետը, ապա բժիշկը բիոպսիայի նմուշ է վերցնում այդ մետաղալարի ծայրի գտնվելու հատվածից: Մաշկը փակելու համար կարեր են դրվում, և վիրակապ է տեղադրվում: Հիվանդը տեղափոխվում է հետվիրահատական վերականգնման բաժանմունք, մինչև լիովին արթնանալը: Սովորաբար, հաջորդ օրն արդեն նա կարող է վերադառնալ իր բնականոն գործունեությանը: Բաց բիոպսիան տևում է մոտ 30-40 րոպե:
Ի՞նչ զգացողություններ են լինում:
Բիոպսիայի հատվածը թմրեցնելու համար տեղային անզգայացման ժամանակ ընդամենը ասեղի թեթև ծակոց է զգացվում: Բիոպսիայի ասեղի ներմուծման պահին որոշակի ճնշում է զգացվում: Բարակ ասեղային ասպիրացիոն բիոպսիայից, հաստ ասեղային բիոպսիայից կամ ստերեոտակտիկ բիոպսիայից հետո ծակոցի կետը կարող է 2-3 օրերի ընթացքում թույլ զգայուն լինել: Հնարավոր են նաև որոշ կապտուկներ, այտուցներ կամ թեթև արյունահոսություն: Այտուցները և զգացվող մեղմ ցավը թեթևացնելու նպատակով կարելի է սառցապարկ օգտագործել կամ առանց դեղատոմսի տրամադրվող ցավազրկող դեղամիջոց ընդունել: Բիոպսիայից հետո 24 ժամվա ընթացքում չի կարելի ծանր բեռ վերցնել կամ այլ գործողություններ կատարել, որոնք կձգեն կամ կլարեն կրծքավանդակի մկանները: Կրծքագեղձի բաց բիոպսիա կատարելու համար ընդհանուր անզգայացման դեպքում արթնանալուց հետո բիոպսիայի ենթարկված հատվածում հնարավոր է թույլ ցավի զգացողություն և հաջորդող մի քանի ժամվա ընթացքում` քնկոտություն: Բաց բիոպսիայից հետո 1-2 օրերի ընթացքում հնարավոր է հոգնածության զգացում, ինչպես նաև կոկորդի մեղմ ցավ, եթե բիոպսիայի ժամանակ հիվանդի շնչառությանն օգնելու համար խողովակ է կիրառվել: Բիոպսիայից հետո 2-3 օրերի ընթացքում կրծկալ կամ սպորտային կրծկալ է պետք կրել պաշտպանության համար: Չի կարելի ծանր բեռ վերցնել կամ այլ գործողություններ կատարել, որոնք կձգեն կամ կլարեն կրծքավանդակի մկանները:
Ռիսկեր
Կրծքավանդակի բիոպսիայի հնարավոր ռիսկերը ներառում են հետևյալը՝
- վարակ բիոպսիայի կետում, վարակը կարող է բուժվել հակաբիոտիկներով;
- արյունահոսություն բիոպսիայի կետում;
- չի հաջողվել անհրաժեշտ հատվածից նմուշ վերցնել;
- հազվադեպ գլխապտույտ և/կամ ուշագնացություն:
Անմիջապես պետք է տեղեկացնել բժշկին, եթե բիոպսիայից հետո ցավերը մեկ շաբաթից երկար են տևում, բիոպսիայի կետում կա կարմրություն, չափից դուրս այտուցվածություն, արյունահոսություն կամ թարախ, կամ հիվանդն ունի բարձր ջերմություն։
Կրծքագեղձի հաստ ասեղային բիոպսիան և ստերեոտակտիկ բիոպսիան կարող են կլոր փոքրիկ սպի թողնել, իսկ բաց բիոպսիաներն ուղիղ գծով փոքրիկ սպի են թողնում: Ժամանակի ընթացքում սպին աստիճանաբար անհետանում է, իսկ բարակ ասեղային բիոպսիան, սովորաբար, սպի չի թողնում:
Արդյունքներ
Կրծքագեղձի բիոպսիայի միջոցով կրծքագեղձի հյուսվածքից նմուշ է վերցվում, որն ուսումնասիրվում է մանրադիտակի տակ կրծքագեղձի քաղցկեղի ստուգման նպատակով: Կրծքագեղձի բիոպսիայի հնարավոր պատասխաններն են՝
- Նորմալ՝ աննորմալ կամ քաղցկեղային բջիջներ առկա չեն:
- Աննորմալ՝
- Կրծքագեղձի փոփոխություններ, որոնք քաղցկեղ չեն (բարորակ են), ներառում են՝
- կալցիումի պաշարներ կրծքագեղձում՝ կալցիֆիկատներ;
- կիստաներ;
- կրծքագեղձի լայնացած բլթակներ (ադենոզ), որոնք փոքր կլոր գնդեր են, որ երբեմն կարելի է զգալ;
- ճարպային նեկրոզ, որոնք վնասված ճարպային հյուսվածքից ձևավորված կլոր և ամուր գնդեր են;
- ֆիբրոզ-կիստոզ գնդեր;
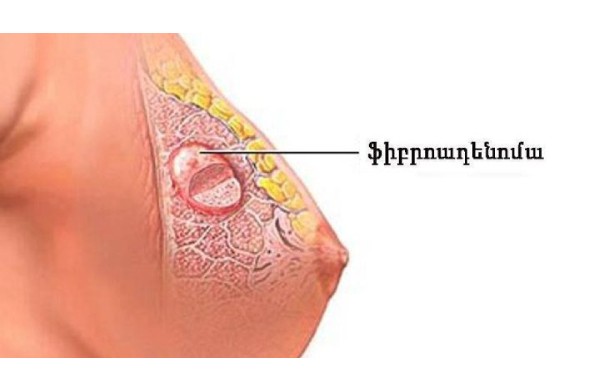
- ֆիբրոադենոմաներ:
- Կրծքագեղձի փոփոխություններ, որոնք քաղցկեղ չեն, սակայն կարող են բարձրացնել քաղցկեղի նկատմամբ Ձեր օրգանիզմի ռիսկը, ներառում են՝
- աննորմալ բջիջներ կրծքագեղձի ծորաններում (ատիպիկ ներծորանային հիպերպլազիա);
- աննորմալ բջիջներ կրծքագեղձի բլթակներում (ատիպիկ բլթակային հիպերպլազիա);
- բազմաթիվ աննորմալ բջիջներ կրծքագեղձի բլթակներում (բլթակային կարցինոմա in situ, LCIS):
- Քաղցկեղային բջիջներն առկա են:
Բիոպսիայի դեպքում հնարավոր դժվարություն
Ասեղային բիոպսիան հյուսվածք է վերցնում մի փոքր հատվածից, ուստի կա հավանականություն, որ կարելի է վրիպել քաղցկեղը:
Ի՞նչ պետք է իմանալ
Կրծքագեղձի շատ գոյացություններ քաղցկեղ չեն: Կրծքագեղձի հյուսվածքում որոշակի գնդագոյացությունը նորմալ է: Կրծքագեղձի ֆիբրոզ հյուսվածքը հաճախ գնդերի կամ խորդուբորդության զգացողություն է առաջացնում, հատկապես դաշտանային ցիկլի սկսվելուց առաջ: Այս գնդագոյացությունը (ֆիբրոզ-կիստոզ փոփոխությունն) այնքան տարածված է կանանց մոտ, որ բժիշկներն այժմ կարծում են, որ դա սովորական փոփոխություն է: Այս փոփոխությունները սովորաբար անհետանում են դաշտանադադարից հետո, սակայն դրանք կարելի է հայտնաբերել նաև այն կանանց մոտ, ովքեր դաշտանադադարից հետո հորմոնալ թերապիա են ընդունում: